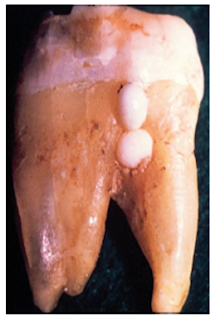
Torabinajed Mahmoud, E Walton Richard, Fouad Ashraf F. 2015. Endodontic Principles and Practice. Maryland. Chapter VII.
Interrelationship Endodontik-periodontik
Seorang periodontist merujuk pasien berusia 46 tahun ke bagian endodontik untuk dilakukan diagnosis dan perawatan saluran akar yang belum memiliki riwayat medis. Pasien menyatakan bahwa ia telah dirawat karena penyakit periodontal selama beberapa tahun oleh seorang periodontis. Keluhan utamanya yaitu "mengalami localized gumboil baru-baru ini pada salah satu gigi depannya." Pemeriksaan klinis menunjukkan bahwa pasien dengan generalized moderate periodontitis dan localized severe periodontitis di sekitar gigi incisivus lateral kiri rahang atas. Gigi tersebut tanpa restorasi dan sensitif terhadap perkusi dan palpasi. Pulpa gigi incisivus lateral kiri merespons dalam batas normal dibandingkan dengan gigi kontralateral dan yang berdekatan. Pemeriksaan periodontal gigi tersebut menunjukkan adanya pocket dengan kedalaman mulai dari 3 hingga 9 mm. Pemeriksaan radiografi pasien menunjukkan adanya kehilangan tulang sedang di sekitar, sebagian besar gigi anterior rahang atas dengan kehilangan tulang triangular di sekitar gigi incisivus lateral kiri. Tidak ada radiolusen pada gambaran periapikal yang terlihat di sekitar gigi tersebut.
Endodontis menghubungi periodontis untuk mengarahkan dan menginformasikan bahwa pocket periodontal di sekitar gigi incisicus lateral kiri berasal dari periodontal dan perawatan saluran akar tidak akan mempengaruhi prognosis gigi ini. Ahli periodontik menyatakan bahwa kondisi periodontal di sekitar gigi ini telah stabil pada beberapa waktu yang lalu dan terdapat perkembangan deep pocket. Ahli periodontik berpikir bahwa adanya keterlibatan pulpa dan perawatan saluran akar yang akan memperbaiki kondisi periodontal di sekitar gigi ini. Endodontis tidak setuju pada pendapat tersebut, dan pasien terjebak di tengah-tengah pembahasan ini. Meskipun tampaknya tidak memungkinkan, skenario jenis ini hampir dilakukan setiap hari di dental klinik di seluruh dunia. Hal ini menunjukkan pentingnya hubungan klinis lesi endodontik dan periodontik.
Sejumlah pemeriksaan telah menunjukkan bahwa keberadaan mikroorganisme sangat berperan penting terhadap perkembangan pulpa dan / atau pathosis periradikular. Kultur dari saluran akar yang terinfeksi menunjukkan adanya bakteri anaerob gram negatif yang dominan. Bakteri ini masuk ke saluran akar melalui pulpa secara langsung (karies atau cedera traumatis) atau dengan microleakage koronal. Perkembangan bakteri atau produk lainnya pada keterlibatan pulpa secara patologis ke dalam jaringan periradikular menghasilkan reaksi inflamasi dan imunologis di area ini. Luas lesi periradikular tergantung pada virulensi bakteri yang ada dalam sistem saluran akar dan respons imun selama proses penyakit. Perubahan periradikular sangat bervariasi, dari lesi apikal yang terbatas hingga lesi luas yang berkaitan dengan rongga mulut melalui saluran sinus (Gambar 7.1) di sepanjang permukaan akar sebagai pocket periodontal.
Pemeriksaan pada perubahan patologis koronal periodonsium pada periodontitis menunjukkan mekanisme keterlibatan penyakit periodontal yang mirip dengan keterlibatan dalam patogenesis lesi periapikal. Perbedaan utama antara kedua proses tersebut adalah sumber asalnya dan arah perkembangannya. Lesi periapikal meluas ke apikal atau koronal, sedangkan lesi periodontal cenderung meluas secara apikal saja. Seperti yang diharapkan, lesi ini dapat menyerupai satu sama lain atau tahap perkembangan lainnya dan kesulitan dalam menentukan diagnosis banding (lihat Gambar 7.1).

Gambar 7.1 A, Nekrosis pulpa telah menyebabkan perkembangan lesi periradicular yang memanjang di sepanjang aspek mesial dari akar distal dan furkasi molar kanan rahang bawah pertama. B, eksplorasi saluran Sinus menggunakan cone gutta-percha menunjukkan bahwa lesi berhubungan dengan oral cavity melalui pocket sempit pada aspek bukal gigi ini.
Keputusan apakah gigi dengan pocket periodontal memerlukan terapi endodontik atau perawatan periodontal (atau keduanya) harus didasarkan pada diagnosis yang tepat. Sangat penting untuk memeriksa semua data yang diperoleh secara sistematis selama pemeriksaan pasien sebelum memulai perawatan yang tepat. Diagnosis yang tepat mencegah kesalahpahaman antara pasien dan dokter gigi yang terlibat dalam perawatan lesi endodontik-periodontik. Tujuan bab ini adalah untuk membahas berbagai aspek masalah, termasuk (1) jalur yang berkaitan antara pulp dan periodonsium; (2) efek penyakit periodontal dan prosedur perawatan pulpa; (3) efek lesi endodontik dan prosedur perawatan periodonsium; (4) prosedur diagnostik klinis dan radiografi; dan (5) klasifikasi lesi ini.
1. JALUR YANG BERKAITAN ANTARA PULPA DAN PERIODONTIUM GIGI
Secara embrionik, pulpa dan periodonsium memiliki hubungan yang erat. Papilla gigi, akan menjadi pulpa gigi dalam perkembangan gigi, yang berasal dari sel-sel yang telah bermigrasi pada crest neural. Jaringan periodonsium terbentuk dari folikel gigi. Jaringan ektomesenkim ini dipisahkan oleh selubung akar epitel Hertwig (Gbr.7.2). Setelah pembentukan lapisan pertama dentin di akar, selubung Hertwig pecah, memungkinkan sel-sel folikel gigi di sekitarnya untuk bermigrasi dan menghubungkan permukaan dentin yang baru terbentuk. Sel-sel folikel gigi berdiferensiasi menjadi cementoblast dan memulai pembentukan sementum. Sementum aselular ini akhirnya berfungsi sebagai anchor pada sel-sel periodontal ligamen (PDL). Ketika maturasi akar berlanjut, hubungan langsung antara jaringan pulpa dan periodonsium menjadi terbatas pada foramen apikal dan kanal lateral. Tidak adanya congenital pada sementum di bagian koronal akar pada beberapa individu atau dihilangkan selama perawatan periodontal dapat menghasilkan hubungan antara periodontium dan pulpa gigi melalui tubulus dentin terbuka. Jalur yang berkaitan antara jaringan pulpa dan periodonsium termasuk foramen apikal, kanal lateral atau aksesori, dan tubulus dentin.
Gambar 7.2. Papilla gigi (pulp masa depan) dipisahkan dari folikel gigi (periodonsium yang akan terbentuk) oleh selubung akar (panah) epitel Hertwig.
1.1 Foramen apikal
Foramen apikal adalah jalur utama antara pulpa dan PDL (Gambar 7.3). Kemungkinan ada salah satu foramen atau banyak foramen di apeks. Multiple Foramen lebih sering terjadi pada gigi yang memiliki banyak akar. Gangguan perkembangan dari saluran akar yang terlibat secara patologis melalui foramen apikal ke dalam jaringan periapikal memicu respons inflamasi dan dampaknya, seperti kerusakan PDL apikal dan resorpsi tulang, sementum, dan dentin.
Meskipun hubungan sebab dan akibat yang jelas antara penyakit pulpa dan inflamasi pada periodontium apikal melalui foramen apikal telah ditetapkan, tidak ada bukti substansial yang menunjukkan bahwa periodontitis mempengaruhi viabilitas pulpa gigi.
1.2 Kanal Lateral
Saluran lateral atau aksesori terbentuk ketika area lokal selubung akar epitel rusak sebelum dentin akar terbentuk. Pembentukan kanal-kanal ini menghasilkan hubungan langsung antara pulpa dan PDL. Kanal-kanal ini bisa tunggal atau multipel, kecil atau besar, dan bisa ada di mana saja di sepanjang akar (Gambar 7.4). Insidensi kanal ini bervariasi tidak hanya di antara jenis gigi, tetapi juga pada tingkat akar yang berbeda. Secara umum, kanal lateral lebih sering ditemukan pada gigi posterior daripada di gigi anterior dan lebih sering ditemukan di bagian apikal akar daripada di segmen koronal. Insidensi kanal lateral dalam furkasi molar dilaporkan rendah 2% hingga 3% dan setinggi 76,8%. Kanal lateral yang tetap dapat membawa iritan dari pulpa ke periodontium atau sebaliknya. Kanal lateral dapat membawa iritan yang cukup dari pulpa nekrotik ke jaringan periradikular untuk menginduksi lesi lateral (Gbr. 7.5, A). Namun, pulpa pathosis jarang terjadi pada gigi dengan keterlibatan periodontal melalui kanal lateral. Fenomena ini dikaitkan dengan pertahanan pulp vital terhadap iritan yang berasal dari periodonsium.
Gambar 7.3 Foramen apikal (panah) adalah jalur utama yang berkaitan antara pulpa dan ligamentum periodontal (PDL).
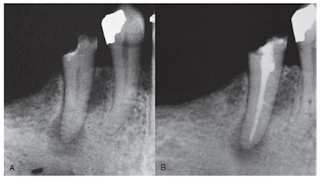
Kurangnya perubahan severe, seperti pulpitis ireversibel atau nekrosis pulpa, telah ditunjukkan pada bagian histologis gigi dengan penyakit periodontal parah. Meskipun sering ditemukan di akar, kanal lateral biasanya tidak terlihat pada gambaran radiografi standar. Biasanya hanya ditemukan gambaran radiopak ketika diisi dengan bahan seperti sealer endodontik, setelah didapatkan saluran akar (Gbr. 7.5, B). Indikator radiografi utama adanya kanal lateral sebelum obturasi adalah (1) lekukan pada permukaan akar lateral, (2) penebalan lokal PDL pada permukaan lateral akar, dan (3) frank lesi lateral pada jaringan periradicular (Gbr. 7.6). Lokasi dan ukuran kanal lateral biasanya ditemukan ketika diisi dengan bahan pengisi saluran akar (Gbr. 7.7). Terlihat kanal lateral yang terinfeksi yang dapat menjadi penyebab pocket periodontal sempit persisten yang tidak
1.3 Tubulus dentin
Pada akar, tubulus dentinal membentang dari pulpa ke cementodentinal junction (CDJ). Tubulus ini terbentang pada jalur yang relatif lurus antara pulpa dan sementum pada permukaan akar. Diameternya berkisar antara 1 hingga 3 μm. Tubulus pada koronal akar lebih besar daripada yang ada di apikal akar (Gbr.7.8). Jumlah tubulus dentin per milimeter persegi telah dilaporkan berkisar dari 4.900 hingga 90.000. Ukuran dan jumlah tubulus dentinal berkurang ke arah koronal-apikal (Gambar 7.8). Di cementoenamel junction (CEJ), jumlah tubulus dentin diperkirakan sekitar 15.000 per milimeter persegi. Tubulus dentin mengandung odontoblastik, serabut saraf, dan cairan jaringan. Seiring bertambahnya usia atau iritan, tubulus mengalami kalsifikasi dan jumlahnya berkurang.
Beberapa penelitian telah menunjukkan bahwa bakteri yang ada di saluran akar yang terinfeksi menyerang tubulus dentin (Gambar 7.9). lapisan sementum yang terbentuk merupakan barrier yang efektif terhadap penetrasi bakteri dan produk lainnya dari saluran akar yang terlibat secara patologis ke dalam periodonsium dan sebaliknya. Tidak adanya congenital pada sementum yang lebih pada dentin akar di CEJ, karies, atau menghilangkan sementum selama perawatan periodontal dapat menghasilkan pembukaan berbagai saluran yang berkaitan antara pulpa dan jaringan periradikuler. Secara teoritis, saluran ini dapat membawa metabolit toksik yang ada di saluran akar yang terinfeksi atau periodonsium yang terinfeksi di kedua arah. Namun, telah ditunjukkan bahwa permukaan akar yang rata pada sementum dan exposure oral cavity tidak menyebabkan perubahan signifikan pada pulpa.
Gambar 7.4 Gambaran mikrograf elektron menunjukkan adanya beberapa kanal lateral dengan berbagai ukuran di tengah permukaan (A) dan apikal (B) dari saluran akar gigi incisivus lateral setelah menghilangkan lapisan smear menggunakan MTAD. (Pembesaran, × 100.)
Gambar 7.5 A, Gambaran radiograf periapikal menunjukk an adanya kanal lateral (panah) dalam cuspid mandibula dengan pulpa nekrotik. B, Lokasi saluran ditunjukkan hanya setelah didapatkannya saluran akar dan penempatan sebuah pasak.
Gambar 7.6. Kehadiran saluran lateral dicurigai ketika takik diamati pada permukaan akar (A), atau terdapat localized thickening pada PDL di permukaan lateral akar (B), atau yang kecil (C) atau yang besar (D) lesi lateral pada jaringan periradicular.
Gambar 7.7 Lokasi kanal lateral ditemukan setelah memperoleh sistem saluran akar dan ekstrusi bahan pengisi saluran akar pada jalur yang berkaitan antara pulp dan periodonsium.
Pergerakan keluar pada cairan jaringan dentinal dan isi tubulus pada pulpa vital dapat menunda invasi intratubular bakteri. Akumulasi sel pertahanan inang dan mediator inflamasi di lokasi pajanan, sklerosis dentin, dan dentin reparatif juga membatasi atau bahkan mencegah invasi bakteri pada pulpa melalui tubulus dentin. Faktor protective menjadi kurang efektif ketika ketebalan dentin berkurang secara signifikan dan oleh karena itu permeabilitas dentin meningkat secara signifikan. Di sisi lain, jika pulpa nekrotik, tubulus dentinal yang terbuka dapat menjadi jalan bagi bakteri untuk mencapai dan menginvasi pulpa. Nagaoka dkk, menunjukkan bahwa invasi bakteri pada tubulus dentinal terjadi lebih cepat pada gigi dengan nekrotik pulpa daripada pulpa vital.
2. EFEK PENYAKIT PULPA DAN PROSEDUR ENDODONTIK TERHADAP PERIODONTIUM
Penyakit pulpa dapat menyebabkan perubahan patologis pada periodonsium.
2.1 Etiologi
Iritan muncul
dalam sistem saluran akar yang terkait secara patologis atau terinduksi oleh
prosedur saluran akar yang terbagi atas living
dan nonliving. Iritan living adalah
berbagai mikroorganisme dan virus. Iritan nonliving dapat bersifat mekanis,
termal, atau kimia. Efek inflamasi dari iritan mekanis, termal, dan kimia biasanya
bersifat sementara dan nonlingering pada pasien. Bakteri adalah penyebab utama
perubahan patologis pada jaringan periradikular. Bakteri gram negatif anaerob merupakan
mikroorganisme yang paling umum ditemukan di saluran akar yang terinfeksi.
Selain bakteri, beberapa patogen lain, seperti spirochetes, jamur, dan virus,
telah diidentifikasi di saluran akar yang terinfeksi. Iritan nonliving termasuk
benda asing seperti dentin dan chips sementum, bahan pengisi saluran akar, dan
sisa makanan.
Gambar 7.8 Gambaran Mikrograf elektron menunjukkan adanya tubulus dentinalis di sepertiga koronal (A), tengah (B), dan apikal (C) gigi berakar tunggal setelah pengangkatan lapisan smear menggunakan MTAD. Ukuran dan jumlah tubulus dentin menurun ke arah koronal-apikal. (Perbesaran, × 5.000.)
Gambar 7.9. Bagian histologis akar menunjukkan invasi tubulus dentinal oleh bakteri yang ada di saluran akar yang terinfeksi pada gigi premolar. (Pewarnaan Brown dan Brenn; perbesaran, × 60.)
2.2 Patogenesis
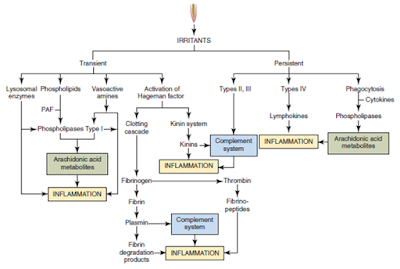
Perubahan patologis dapat terjadi pada jaringan periradikular sebagai konsekuensi dari inflamasi pulpa dan nekrosis. Pulpitis ireversibel dapat menyebabkan reaksi inflamasi pada jaringan periradikular dan dapat meningkatkan sensitivitas gigi terhadap tekanan. Setelah nekrosis pulpa, interaksi antara iritan yang berasal dari saluran akar yang terinfeksi dan sistem pertahanan inang menghasilkan aktivasi berbagai reaksi dalam jaringan periradikular yang berusaha melokalisasi infeksi dan melindungi inang dari osteomielitis. Reaksi yang terlibat sangat kompleks dan biasanya dimediasi oleh mediator inflamasi spesifik dan reaksi imun spesifik (Gambar 7.10). Tergantung dari sifat iritan, durasi, dan respons inang, reaksi periradikular dapat berkisar dari sedikit inflamasi hingga kerusakan jaringan yang luas.
2.3 Dampak
Perubahan
periradikular setelah nekrosis pulpa tidak selalu terbatas pada jaringan
apikal. Dapat juga ditemukan di mana saja yang berdekatan dengan permukaan akar
dan mengalir melalui sulkus, menyerupai pocket periodontal (Gambar 7.11, A).
Sebagai hasil dari lesi tersebut, jaringan periradikular digantikan oleh inflamasi
jaringan ikat. Fenomena ini berbeda dengan detachemen periodontal yang
disebabkan oleh penyakit periodontal. Setelah cleaning selesai dan obturasi
sistem saluran akar dalam tiga dimensi, perubahan patologis pada jaringan
periradikular biasanya menghilang dan periodonsium kembali normal (Gbr. 7.11,
B, dan Gbr.7.12). Telah berspekulasi bahwa bahan saluran akar, seperti sealer
atau obat-obatan, dapat menembus tubulus dentin, menyebabkan nekrosis sementum,
dan menunda atau mencegah penyembuhan jaringan setelah terapi periodontal.
Namun, tidak ada cukup bukti untuk mendukung gagasan tersebut bahwa perawatan
saluran akar memiliki efek jangka panjang yang merugikan pada perawatan
periodontal.
 |
| Add caption |
Gambar 7.10. Jalur reaksi inflamasi nonspesifik dan spesifik pada patogenesis lesi periapikal.
Gambar 7.11 A, Nekrosis pulpa menyebabkan lesi periradikular meluas ke furkasi molar pertama kanan rahang bawah. B, Cleaning lengkap, pembentukan, dan obturasi pada sistem saluran akar gigi menghasilkan resolusi pada lesi ini.
Procedural accidental, seperti perforasi furkasi pada dasar
pulpa chamber pada gigi akar jamak selama akses preparasi, strip perforasi akar
selama cleaning and shaping, dan perforasi akar selama post space preparation, dapat
merusak periodonsium (Gbr. 7.13, A). Sealing perforasi dengan bahan perbaikan
yang biokompatibel menghilangkan infeksi dan pocket periodontal yang berasal
dari endodontik (Gbr.7.13, B ke D). Fraktur akar vertikal setelah perawatan
saluran akar seringkali dapat menghasilkan defek probing yang sempit yang menyerupai
penyakit periodontal (Gbr. 7.14).
Gambar 7.12 A, Gambaran radiograf praoperative menunjukkan adanya lesi furkasi pada
molar pertama kiri rahang bawah. B, Gambaran radiografi post-operative setelah
perawatan saluran akar menunjukkan adanya saluran lateral. C, Gambaran radiografi
post operative lain (18 bulan kemudian) menunjukkan sebagian besar resolusi
lesi furkasi.
3 EFEK PENYAKIT PERIODONTAL DAN PROSEDUR
TERHADAP PULPA
Telah dibahas
sebelumnya, iritan dari sistem saluran akar dapat masuk ke periodonsium melalui
foramen apikal atau kanal lateral dan menyebabkan perubahan patologis pada
jaringan di sekitarnya. Namun, efek penyakit periodontal pada pulpa melalui
saluran yang sama merupakan topik perdebatan. Perbedaan faktor etiologi,
patogenesis, dan perkembangan kedua penyakit dapat dijelaskan mengapa reaksinya
berbeda di setiap jaringan.
3.1 Etiologi
Seperti halnya
pathosis pulpa dan periapikal, periodontitis merupakan penyakit menular.
Pemeriksaan sampel plak dari spesimen subgingiva pada seseorang menunjukkan
adanya 300 hingga 400 spesies bakteri. Dari jumlah tersebut, 10 hingga 20
spesies dapat berperan dalam patogenesis destruktif penyakit periodontal.
Mikroorganisme yang terlibat dalam penyakit periodontal sebagian besar adalah
basil anaerob gram negatif dengan beberapa coccus anaerob dan sejumlah besar
spirochetes anaerob. Organisme utama yang terkait dengan lesi periodontal
destruktif adalah Porphyromonas
gingivalis, Prevotella intermedia, Bacteroides forsythus, Actinobacillus
actinomycetemcomitans, dan Treponema
denticola. Page dkk, berpendapat bahwa flora mikroba subgingiva sangat
terorganisir karena biofilm dan bakteri yang ada di lingkungan yang kompleks
ini dilindungi dari pertahanan inang dan sangat resisten terhadap agen
kemoterapi. Selain biofilm mikroba muncul selama periodontitis, prosedur
periodontal, seperti scaling and root
planing, juga dapat mempengaruhi pulpa gigi.
3.2 Patogenesis
Seperti
disebutkan, interaksi antara patogen muncul pada pocket periodontal dan
mekanisme pertahanan inang dapat menyebabkan reaksi yang sangat kompleks
dimediasi oleh reaksi spesifik dan nonspesifik. Beberapa ulasan yang berfokus
pada patogenesis periodontitis marginal kronis telah dipublikasikan. Ulasan ini
menunjukkan kemajuan besar dalam pemahaman kami tentang jalur seluler dan
molekul interaksi antara biofilm dan respons inang yang mendestruksi gingiva,
PDL, dan tulang alveolar. Meskipun keberadaan bakteri sangat penting terhadap
penyakit periodontal yang terjadi, bakteri saja tidak cukup untuk
mempertahankan proses dari waktu ke waktu. resistensi inang dan faktor-faktor
risiko lingkungan yang didapat, seperti merokok tembakau dan susunan genetik
inang, juga menentukan onset, perkembangan, dan hasil dari interaksi ini.
Bergantung pada faktor-faktor ini, reaksi periodontal dapat berkisar dari inflamasi
ringan hingga kerusakan jaringan periodontal yang luas.
Gambar 7.13 A, Gambaran radiograf pra operative menunjukkan adanya post perforasi pada
premolar kedua rahang bawah kiri. Terdapat pocket periodontal pada aspek distal
gigi ini. B, radiografi pasca operative setelah melepas pasak dan memperbaiki
perforasi dengan mineral trioksida agregat (MTA). C, gambaran radiografi
pasca operative (14 bulan kemudian) menunjukkan resolusi lesi lebih lanjut. D,
gambaran radiografi pasca operative lainnya (5 tahun kemudian) menunjukkan
resolusi lengkap pada lesi.
3.3 Dampak
Periodontitis
berat dikaitkan dengan pembentukan jaringan granulomatosa yang berinfiltrasi
dengan sel defensif dan biasanya mengandung sedikit atau tidak ada bakteri. Hal
ini berbeda dengan nekrotik pulpa, yang mengandung iritan kuat, terutama
bakteri dan produk lainnya, yang menyebabkan perubahan patologis pada
periodonsium. Meskipun telah dinyatakan dalam textbook dan artikel bahwa lesi
periodontal dapat menyebabkan inflamasi atau bahkan nekrosis pulpa, reaksi
seperti itu belum sepenuhnya dapat dibuktikan (Gbr. 7.15). Seltzer dkk,
menyatakan bahwa kanal lateral yang terbuka pada flora oral dapat mentransmisi
produk toksik ke dalam pulpa, menyebabkan perubahan atrofi, degeneratif,
inflamasi, dan resorptif. Sebaliknya, peneliti lain menemukan sedikit atau
tidak ada hubungan sebab dan akibat antara penyakit periodontal dan perubahan
inflamasi pada pulpa. Ada beberapa bukti bahwa keterlibatan periodontal yang parah
yang meliputi plak pada akar yang tertutup atau pada apeks dapat menyebabkan
nekrosis dan inflamasi pada pulpa.
Gambar 7.15 Tidak ada perubahan atrofi, degeneratif, inflamasi, atau resorptif yang
signifikan yang ditemukan pada pulpa gigi dengan periodontitis parah.
Dalam studi retrospektif
radiografi selama 3 tahun, Jansson dkk, melaporkan sekitar tiga kali lipat terjadi
peningkatan kehilangan tulang marginal pada pasien dengan saluran akar yang
terinfeksi dibandingkan dengan yang tidak terinfeksi melalui endodontik.
laporan lain, Jansson dan Ehnevid meneliti efek infeksi endodontik pada
kedalaman probing periodontal dan adanya keterlibatan furkasi pada molar rahang
bawah. Mereka melaporkan bahwa infeksi endodontik pada molar rahang bawah berkaitan
dengan lebih banyaknya kehilangan attachment pada furkasi molar rahang bawah.
Para penulis mengaitkan hasilnya dengan penetrasi patogen dari kanal yang
terinfeksi ke dalam furkasi molar rahang bawah melalui kanal aksesori dan
tubulus dentin. Berbeda dengan temuan ini, peneliti lain gagal mengamati
korelasi antara penurunan dukungan tulang marginal dan infeksi endodontik.
Deep Scalling
dan root planing di permukaan menghilangkan sementum dan mengakibatkan
pembukaan tubulus dentin dan, kanal lateral. Perawatan invasif periodontal,
seperti kuretase yang menyumbat pembuluh apikal, dapat menyebabkan nekrosis
pulpa gigi.
4. UJI KLINIS DAN RADIOGRAFI
UNTUK MENDIAGNOSIS LESI ENDODONTIC-PERIODONTIC
Untuk mendapatkan
diagnosis yang benar dan memberikan perawatan yang tepat, dokter harus
mengambil pendekatan secara sistematis pada uji subjektif dan objektif yang
diperlukan. Ketergantungan pada salah satu uji merupakan awal kesalahan
diagnosis dan perawatan yang tidak tepat. uji diagnostik meliputi tanda dan
gejala subyektif, pemeriksaan visual dan radiografi, dan uji klinis.
4.1 Tanda dan Gejala
Subyektif
Riwayat
lengkap pada lokasi, durasi, intensitas, dan frekuensi rasa sakit dan obat yang
digunakan untuk menghilangkan rasa sakit dapat memberikan informasi yang
berharga untuk membantu menentukan keluhan pasien. Secara umum, penyakit
periodontal merupakan proses kronis dan menyeluruh yang dikaitkan dengan
sedikit atau tidak ada rasa sakit yang signifikan. Sebaliknya, lesi pulpa dan
periapikal adalah kondisi lokal dan lebih cenderung dikaitkan dengan gejala
akut yang memerlukan analgesik.
Gambar 7.16 Gambaran Radiografi periapikal rahang atas kanan menunjukkan adanya lesi
generalized periodontal di daerah ini, dengan kehilangan sudut tulang dan juga
tidak adanya plat bukal dan lingual di sekitar premolar dan caninus.
4.2 Pemeriksaan Visual
Pemeriksaan
visual gigi dan jaringan gingiva memberikan informasi awal yang berharga untuk
diagnosis. Terdapat karies, restorasi luas, dan mahkota yang berubah warna
biasanya dikaitkan dengan lesi endodontic. Tidak adanya defek koronal yang
jelas berhubungan dengan plak, kalkulus, dan generalized gingivitis atau
periodontitis menunjukkan adanya penyakit periodontal.
4.3 Pemeriksaan
Radiografi
Lesi
periodontal biasanya dikaitkan dengan kehilangan sudut tulang yang memanjang
dari daerah servikal hingga apeks (Gambar 7.16). Sebaliknya, lesi periapikal
menyebabkan destruksi periodonsium apikal yang kadang-kadang meluas secara koronal
menuju CEJ (Gambar 7.17, A). Selain kehilangan sudut tulang, yang biasanya
patognomonik pada penyakit periodontal, tidak adanya plat bukal atau lingual
(atau keduanya) dapat menghasilkan gambaran yang jelas dari gigi dan saluran
akar atau saluran hingga ke tingkat kehilangan tulang. Kehilangan tulang yang
terlokalisasi atau menyeluruh merupakan temuan radiografi yang penting untuk
membedakan antara yang berasal dari lesi pulpa dan salah satunya yang berasal dari
periodontal. Biasanya, lesi periodontal ditemukan di sekitar banyak gigi (Gbr.
7.16), meskipun hal ini tidak selalu terjadi. Sebaliknya, lesi periapikal
biasanya terisolasi pada satu gigi dan sembuh setelah dilakukan cleaning, shaping,
dan obturasi saluran akar (Gbr. 7.17, B).
4.4. Uji Klinis
Uji klinis
meliputi tes vitalitas, uji perkusi dan palpasi, dan pemeriksaan periodontal.
4.4.1. Uji Vitalitas
Hasil tes
vitalitas secara umum, tidak sepenuhnya reliable. Pulpitis irreversibel selalu
dikaitkan dengan reaksi pulpa yang sensitif terhadap dingin atau panas. Gigi
dengan pulpa nekrotik biasanya tidak memiliki respons terhadap rangsangan
termal atau listrik. Sebaliknya, gigi dengan lesi periodontal seringkali
memiliki pulpa vital dan responsif.
Gambar 7.17 A, Lesi periradikular besar memanjang ke cementoenamel junctioon (CEJ) di
molar pertama kiri rahang bawah. B, complete cleaning , shaping, dan obturasi
sistem saluran akar menghasilkan resolusi lesi seperti ini.
4.4.2. Palpasi dan Perkusi
Sensitivitas
palpasi pada koronal jaringan lunak menandakan gingivitis atau periodontitis.
Sensitivitas palpasi pada apeks akar gigi dengan nekrosis pulpa menunjukkan
adanya lesi periapikal. Perkusi, positif, sampai taraf tertentu menunjukkan
adanya respons inflamasi pada ligamen periodontal. (Inflamasi dapat berasal
dari pulpa atau lesi periodontal.) Namun, uji perkusi tidak dapat diandalkan
untuk membedakan antara kedua penyakit.
4.4.3. Probing
Defect probing
yang berasal dari lesi periodontal biasanya melebar dan biasanya tidak meluas
ke apeks gigi yang terlibat. Sebaliknya, defect probing dari pulpa biasanya
sempit dan meluas ke kanal lateral yang terbuka atau ke foramen apikal. Developmental
groove (Gbr.7.18), fraktur akar vertikal (lihat Gambar 7.14), dan spurs email
(Gbr. 7.19) dapat menghasilkan pocket sempit yang menggambarkan lesi yang
berasal dari pulpa.
5. KLASIFIKASI DAN
DIAGNOSIS BANDING DARI LESION ENDODONTIC-PERIODONTIC
Defek
periodontal seperti lesi osseus, pocket periodontal, dan perubahan patologis
pada jaringan lunak yang dimanifestasikan sebagai pembengkakan, adanya stoma
saluran sinus, dan rasa tidak nyaman dapat dikaitkan dengan penyakit
periodontal dan lesi periradikular yang berasal dari pulpa. Berdasarkan asal
usul nya, beberapa penulis telah mengklasifikasikan lesi ini ke dalam beberapa
kategori. defek periodontal dapat diklasifikasikan menjadi tiga jenis primer:
■ berasal dari pulpa (endodontik)
■ berasal dari periodontal (periodontik)
■ berasal dari endodontik-periodontik
(true combined lesion)
Klasifikasi
ini berdasarkan pada perkembangan lesi, dan memberikan pemahaman tentang
patogenesisnya, tanda-tanda dan gejala klinis, perawatan, dan prognosis. Dalam
kasus yang jarang terjadi, defek primer yang berasal dari pulpa atau
periodontik dapat dikonversi menjadi lesi gabungan sekunder.
5.1. Primary periodontal
defect yang berasal dari pulpa (endodontik)
Defek periodontal
yang berasal dari pulpa / periapikal biasanya dikaitkan dengan gigi berakar
tunggal (Gambar 7.20, A) dengan pulpa nekrotik atau gigi akar jamak dengan
pulpa nekrotik parsial (lihat Gambar 7.11, A; 7.12, A; dan 7.17 ,A). kemungkinan
pasien tidak merasa tidak nyaman. Kadang-kadang, terdapat abses yang
terlokalisasi dengan beberapa pembengkakan.
Pemeriksaan
visual pada keterlibatan gigi menunjukkan adanya karies dan / atau restorasi
yang luas, yang dapat menyebabkan nekrosis pulpa. Pemeriksaan radiografi
menunjukkan adanya lesi periapikal yang terisolasi pada satu gigi. Tes
vitalitas menunjukkan tidak adanya respons terhadap rangsangan termal atau
listrik. Keterlibatan gigi atau tidak didapatkan tes positif pada tes palpasi
atau sensitivitas perkusi. Pemeriksaan periodontal biasanya menunjukkan sulci
normal di sekitar gigi kecuali di satu daerah dengan defek sempit. Penempatan cone
gutta-percha atau pemeriksaan periodontal ke dalam saluran sinus ini
menunjukkan bahwa defeknya dalam, biasanya ke apeks atau mungkin ke kanal
lateral yang terbuka.
5.1.1. Perawatan dan
Prognosis
Defek
periodontal yang berasal dari pulpa (endodontik) harus dipertimbangkan sebagai
lesi periradikular disepanjang koronal, yang di inisiasi dan dihadapkan oleh
bahan-bahan toksik dalam sistem saluran akar (lihat Gambar 7.20, A). defek ini
bukan true pocket periodontal, dan cleaning and shaping yang adekuat, dilakukan
obturasi sistem saluran akar, biasanya menghasilkan resolusi lengkap (lihat
Gambar 7.11, B; 7.12, B; 7.17, B; dan 7.20, B). Defek tidak memerlukan
perawatan periodontal adjunctive, menghilang dengan cepat, dan memiliki
prognosis yang sangat baik.
5.2. Defek Periodontal
Primer yang berasal dari Periodontik
Defek
periodontal yang berasal dari periodontik biasanya berhubungan dengan
gingivitis generalisata dan / atau periodontitis akibat akumulasi plak dan /
atau pembentukan kalkulus. Kecuali pada kasus abses periodontal akut, pasien
biasanya tidak memiliki gejala yang signifikan. Gigi yang terkena atau tidak melakukan
prosedur restorasi yang extensive dan sering dikaitkan dengan berbagai tingkat
mobilitas. Pemeriksaan radiografi pada keterlibatan gigi dan gigi-geligi di
sekitarnya menunjukkan adanya kehilangan tulang secara vertikal dan horizontal
secara umum di sepanjang permukaan akar (Gbr. 7.21). Defek gigi merespons dalam
batas normal terhadap prosedur tes pulpa. Tidak seperti lesi yang berasal dari
pulpa, defek yang berasal dari penyakit periodontal melebar dan berbentuk V.
Saat probing, crest berada dalam batas normal. Kemudian, secara
"step-down", pemeriksaan dilakukan lebih dalam. Kedalaman pocket
berkurang "step-up" dan mencapai kedalaman normal pada sisi pocket.
5.2.1 Perawatan dan
Prognosis
Karena defek
periodontal primer yang berasal dari periodontik bukan berasal dari pulpa /
periapikal, perawatan saluran akar tidak menghasilkan resolusi. Hanya perawatan
periodontal yang diindikasikan. Prognosis untuk defek ini sepenuhnya tergantung
pada perawatan periodontal. Kadang-kadang, pada gigi akar jamak membutuhkan
amputasi atau hemiseksi akar untuk menghilangkan akar yang tidak dapat
diselamatkan, perawatan saluran akar diperlukan sebagai tambahan untuk
perawatan periodontal.
Gambar 7.18 A, Groove lingual pada gigi incisivus central kiri menghasilkan perkembangan
pocket sempit. B, Groove ini menyebabkan radiolusen terlihat dan defek periodontal
yang tidak dapat dikelola yang akhirnya menghasilkan ekstraksi (C) pada
gigi ini.
5.3. Defek Periodontal
Primer yang bersal dari Endodontik-Periodontik (True Combined Lesions)
Defek periodontal
primer yang bersal dari endodontik-periodontik, atau True Combined Lesions, memiliki
dua komponen bersamaan dan terjadi lebih jarang daripada dua jenis sebelumnya.
Satu komponen adalah lesi periapikal independen yang berasal dari pulpa nekrotik.
Yang lainnya adalah lesi periodontal independen yang telah berkembang di apikal
menuju lesi periapikal (Gbr.7.22, A) yang menghilang. Tergantung pada tahap
perkembangannya, lesi-lesi tersebut kemungkinan tidak berhubungan satu sama
lain. True combined defect biasanya
dikaitkan dengan tanda-tanda klinis dan gejala generalized gingivitis dan /
atau periodontitis dengan sedikit atau tidak ada dengan rasa tidak nyaman. Gigi
yang terkena atau tidak melakukan prosedur operative yang extensive dan biasanya
sering mobile. Secara radiografi, gigi yang terlibat dan gigi yang berdekatan
dapat menunjukkan adanya kehilangan tulang secara vertikal dan horizontal
secara umum di sepanjang permukaan akar dan lesi periapikal yang terisolasi
pada gigi tersebut. Gigi dengan true combined lesion tidak responsif terhadap
uji dingin, panas, listrik, atau cavitas. Tidak seperti lesi yang berasal dari
pulpa, defek jenis ini lebar dan berbentuk V. Pemeriksaan periodontal dan
pemeriksaan gigi dengan combined lesion menunjukkan adanya plak, kalkulus,
periodontitis, dan karakteristik pocket periodontal yang luas dan konikal
merupakan defek periodontal yang berasal dari penyakit periodontal.
5.3.1. Perawatan dan
Prognosis
Perawatan true
combined lesion terdiri dari perawatan endodontik dan periodontal (lihat Gambar
7.22, B). Prognosis secara keseluruhan pada gigi yang terkena tergantung pada
prognosis individu setiap lesi. Jika lesi periapikal dan periodontal berkaitan,
keberhasilan perawatan saluran akar dengan menghilangkan lesi lama yang berasal
dari pulpa dan mengubah combined lesion yang berasal dari defek periodontal.
Oleh karena itu, prognosis untuk gigi yang terkena sangat tergantung pada hasil
terapi periodontal. Namun, secara umum, prognosis kondisi tersebut harus dijaga.
Gambar 7.19 Spur enamel
dapat membuat pocket sempit yang menggambarkan lesi yang berasal dari pulpa
pada gigi yang memiliki banyak akar.
5.4. Defek Endodontik-Periodontik
Sekunder
Secara
teoritis, defek pulpa yang lama atau berasal dari periodontik dapat dikonversi
menjadi lesi gabungan. Hiatt mneyatakan bahwa defek lama yang berasal dari
pulpa dapat menjadi defek true periodontal yang bertahan sendiri. Kemudian
menjadi true combined lesion, yang membutuhkan perawatan periodontal tambahan
selain perawatan saluran akar. Namun, tidak ada bukti bahwa hal ini terjadi.
Pengamatan klinis menunjukkan bahwa defek "old" yang berasal dari pulpa
berhasil diselesaikan dengan perawatan saluran akar tanpa perawatan periodontal
tambahan. defek periodontal lama yang berasal dari periodontal juga dapat
menyebabkan nekrosis pulpa, meskipun merupakan fenomena yang jarang terjadi.
Jika hal ini terjadi, defek periodontal menjadi true combined lesion membutuhkan
perawatan saluran akar dan periodontik.
Gambar 7.20 A, Nekrosis pulpa pada premolar kedua rahang bawah kiri telah menyebabkan
perkembangan defek periodontal pada aspek distal gigi ini. B, complete
cleaning, shaping, dan obturasi sistem saluran akar pada gigi ini menghasilkan
resolusi lesi setahun kemudian.
Gambar 7.21 Gambaran Radiografi
periapikal dari daerah premolar rahang atas kiri menunjukkan adanya lesi
periodontal yang parah di daerah ini dengan kehilangan tulang secara vertikal
dan horizontal secara umum di sepanjang permukaan akar.
Gambar 7.22 A, Lesi endodontik-periodontik true combined yang diamati pada premolar kedua
rahang bawah. Perawatan B, Endodontik dan periodontal gigi ini
menghasilkan penurunan lesi dalam 6 bulan.